W województwie pomorskim wirusem SARS-CoV-2 zakażonych jest 7 osób na 100 tys. ludności. To najniższy wynik w kraju. Najgorsza sytuacja jest na Mazowszu. Tam choruje 30 osób na 100 tys. Co istotne, do ponad 30 proc. zakażeń dochodzi w szpitalach lub przychodniach.
Dane o sytuacji epidemiologicznej w Polsce opublikował Główny Inspektorat Sanitarny.
Jak to wygląda w innych województwach?
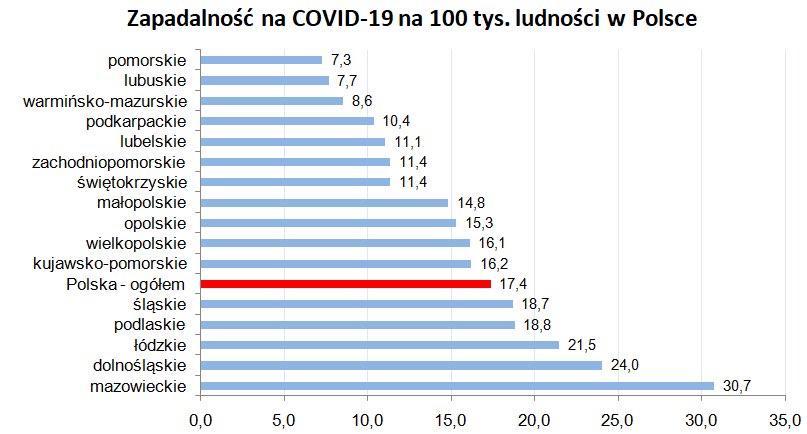
Zapadalność w Polsce na Covid-19 na 100 tys. wynosi 17,4. Wysokie wskaźniki, poza Mazowszem, mają też województwa: dolnośląskie (24), łódzkie (21,5), podlaskie (18,8) oraz śląskie (18,7). Poza Pomorzem najmniej zachorowań na COVID-19 jest w województwach lubuskim (7,7), warmińsko-mazurskim (8,6), podkarpackim (10,6), lubelskim (11,1) oraz po 11,4 w zachodniopomorskim i świętokrzyskim.
Mniej więcej w środku tabeli są: Małopolska (14,8), Opolszczyzna (15,3), Wielkopolska (16,1) oraz kujawsko-pomorskie (16,2).
Zapadalność na COVID-19 na 100 tys. ludności w Polsce. Fot. źródło: gis.gov.pl
Dlaczego na Pomorzu jest tak dobrze, a na Mazowsze tak źle?
Przyczyn może być kilka. Na pewno trzeba brać pod uwagę liczbę testów. Na Pomorzu był z tym problem. – Po pierwsze do początku kwietnia odpowiedź, czy rzeczywiście rozmiar pandemii był mniejszy w naszym regionie była niemożliwa, właśnie z powodu ograniczonego dostępu do diagnostyki – mówi Tadeusz Jędrzejczyk, dyrektor Departamentu Zdrowia Urzędu Marszałkowskiego Województwa Pomorskiego. Na Mazowszu praktycznie od początku epidemii kilka laboratoriów wykonywało testy. Natomiast na Pomorzu od 3 marca działało tylko jedno laboratorium (WSSE), a od 19 marca drugie (przy UCK). Dopiero od 1 kwietnia uruchomione zostało prywatne laboratorium Brussa, w kolejnym tygodniu zaczęła badać SARS CoV-19 Invicta, a od 9 kwietnia dział mobilny punkt drive thru przy Uniwersyteckim Centrum Medycyny Morskiej i Tropikalnej w Gdyni. – Ponadto, pomorskie laboratorium wykonywało też testy dla innych regionów m.in. kujawsko-pomorskiego – mówi Jędrzejczyk. Po drugie na Mazowszu mieszka więcej osób, ponad 5,4 mln, a Pomorze ma ponad 2,3 mln ludności. Zdarzało się też i tak, że niektóre testy trzeba było powtarzać, bo wymazy były źle pobrane. Na Mazowszu było też kilka przypadków zakażeń w szpitalach, DPS-ach czy nawet w Szkole Głównej Służby Pożarniczej – dodaje Jędrzejczyk.
Struktura zakażeń
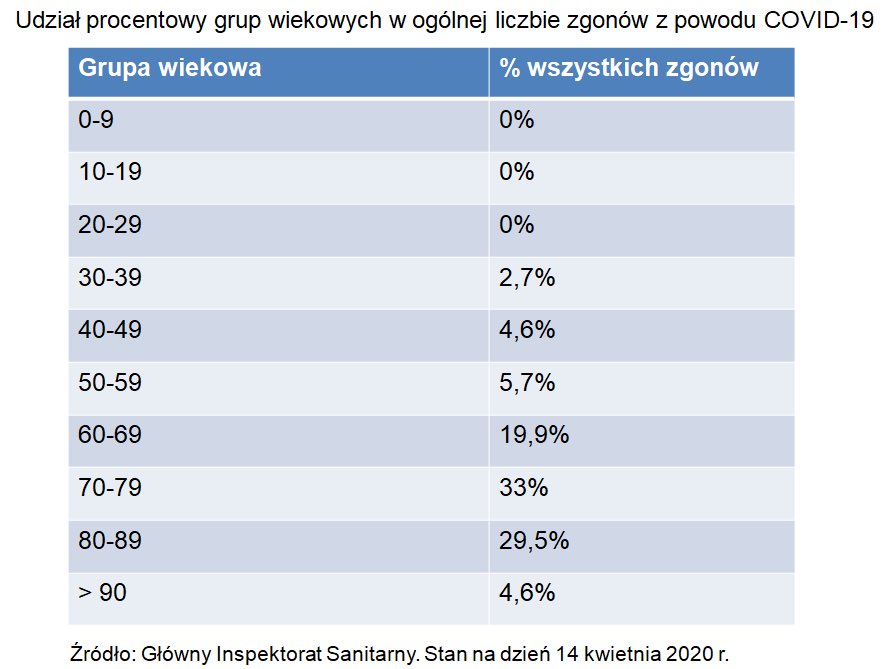
Według Głównego Inspektoratu Sanitarnego za największą liczbę zakażeń odpowiadają podmioty lecznicze. Chodzi o kontakt w szpitalu lub przychodni (30,1 proc.). Dotyczy to pacjentów i personelu medycznego. Zachorowania w domach pomocy społecznej (DPS) stanowią prawie 7 proc. wszystkich potwierdzonych zakażeń SARS-CoV-2. Przyczyną takiej sytuacji może być nieprzestrzeganie procedur lub nieumiejętne używanie dostępnych środków ochrony indywidualnej. Najtrudniejsza sytuacja epidemiologiczna jest w województwie mazowieckim. Prawie połowa zachorowań wynikała z kontaktu w szpitalu i ponad połowa dotyczyła DPS. Jak podkreśla raport GIS-u bezpieczeństwo w placówkach medycznych to nie tylko środki ochrony indywidualnej, ale też bezwzględne przestrzeganie procedur. – Zwłaszcza na początku epidemii powodem zakażeń w podmiotach leczniczych było nieinformowanie przez pacjentów o tym, że wrócili z zagranicy lub mieli kontakt z osobą, która przebywała poza Polską – podkreśla Tadeusz Jędrzejczyk. – Ponadto, do tej pory patrząc na sytuację w Szpitalu Morskim im. PCK w Gdyni lub w Szpitalu św. Wincentego a Paulo w Gdyni chorzy z objawami infekcji zgłaszają się na SOR-y lub Izby Przyjęć zamiast telefonicznie skontaktować się z sanepidem. Niestety nawet podejrzenie zakażenia wirusem SARS CoV-2 powoduje zamknięcie oddziału na czas od kilku do godzin do kilku dni. Trzeba przeprowadzić dekontaminację części budynku, a czasem i kwarantannę pracowników. Oczywiście problemem jest też dostępność do środków ochrony osobistej, niewłaściwe z nich korzystanie czy nieumiejętne ich zdejmowanie – wyjaśnia Jędrzejczyk. Jak zauważa dyrektor Departament Zdrowia do tej statystyki nie powinnismy podchodzić zbyt optymistycznie. – Przedstawione przez GIS zestawienie nie oznacza, że wirus został wyeliminowany z pomorskiej populacji. Możemy spodziewać się pojawiania także i u nas nowych ognisk, dlatego utrzymywanie dystansu społecznego pozostaje najważniejszym zaleceniem dla wszystkich – wyjaśnia Jędrzejczyk.
Struktura zakażeń. Fot. źródło: gis.gov.pl
Co jeszcze mówią dane?
Ze wszystkich potwierdzonych zakażeń SARS-CoV-2 najwięcej dotyczyło osób przebywających w kwarantannie (35,5 proc.). Dotyczy to zarówno osób, które wróciły z zagranicy (26,6 proc.), jak i tych, które miały z nimi kontakt (prawie 9 proc.). Natomiast prawie 28 proc. stanowiły przypadki pochodzące z zakażeń w społeczeństwie. Te dane mogą świadczyć o skuteczności nadzoru epidemiologicznego i identyfikacji przypadków, które były źródłem zakażenia oraz osób z bliskiego kontaktu. Ogromne znaczenie ma też akcja #ZostańWDomu czy #KwarantannaOgólnonarodowa. Chodzi o to, że przestrzeganie zaleceń i zakazów będzie miało kluczowe znaczenie dla rozwoju epidemii w Polsce.
Zachorowania a płeć
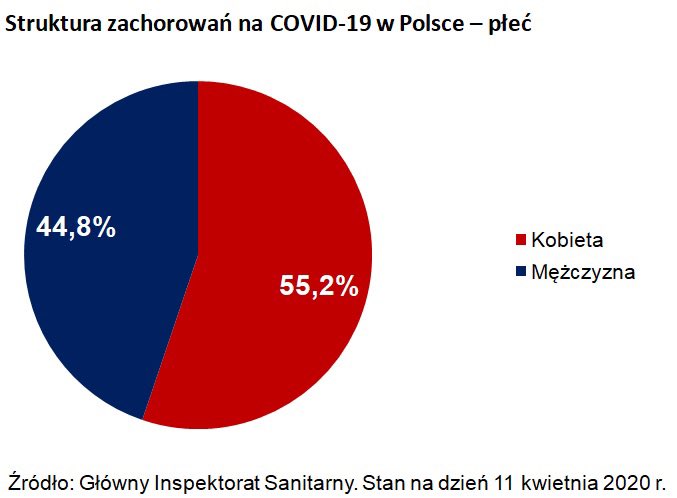
Jak wynika z danych zebranych do 11 kwietnia przez GIS i opublikowanego diagramu w Polsce na COVID-19 choruje więcej (ponad 55 proc.) kobiet niż mężczyzn. Natomiast, pomimo takiej tendencji, umiera więcej zakażonych koronawirusem panów. Mężczyźni stanowią prawie 58 proc. wszystkich ofiar koronawirusa. Średnia wieku osoby zmarłej z powodu COVID-19 w Polsce wynosi 72,9, a mediana 75. Najmłodsza zmarła osoba miała 32 lata, najstarsza 98. Wśród hipotez takiego stanu rzeczy wymienia się m.in. chronięce kobiety hormony, większą odporność organozmów oraz rzadsze palenie papierosów.
Struktura zachorowań na COVID-19. Fot. źródło: gis.gov.pl
Fot. źródło: gis.gov.pl